توانبخشی و بازتوانی بعد از سرطان معده
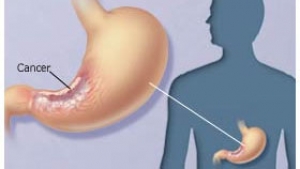
سرطان معده (gastric cancer) شایعترین سرطان در مردان ایرانی و مهمترین عامل مرگ ناشی از سرطان در ایران است. سرطان معده سالیانه باعث مرگ حدود یک میلیون نفر در سرتاسر جهان می شود. سرطان معده اغلب در کشورهای جهان سوم شایعتر از کشورهای اروپایی و آمریکایی می باشد و در بعضی از کشورهای خط ساحلی دریای خزر و نواحی از چین و آسیای شرقی نیز شیوع بالایی دارد. سرطان معده بیشتر در افراد میانسال و مسن دیده شده و در آقایان شیوع بیشتری دارد. سابقه عفونتهای هلیکو باکتر پیلوری می تواند علت مهمی در ابتلا این بیماری باشد و همچنین زمینه ژنتیک نیز می تواند سبب ایجاد سرطان در افراد جوان و میانسال باشد.
سرطان معده توسط ترکیبی از جراحی، شیمی درمانی و رادیوتراپی درمان می شود که هریک عوارض متعددی دارند.
عوارض بعد از عمل جراحی
- عوارض تنفسی : اولین و عمده ترین عارضۀ بعد از عمل جراحی
- خستگی، ضعف و بی حالی
- ضعف عضلانی
- افسردگی
- مشکلات تغذی های و بلع
- و...
اهداف فیزیوتراپی در سرطان
• کاهش عوارض بیماری سرطان
• کاهش عوارض درمانهای سرطان
• راه اندازی و متحرک نگاه داشتن بیمار (کاهش عوارض بستری)
• حفظ استقلال بیمار
• کاهش درد بیمار
نقش فیزیوتراپیست قبل از جراح
- بررسی وضعیت تنفسی بیمار
- بررسی قدرت عضلات تنفسی و شكمی بیمار
- آماده سازی وضعیت قلبی عروقی و تنفسی بیمار برای گرفتن بیهوشی طولانی
- بررسی وضعیت حرکتی بیمار
- بررسی وضعیت عملکردی فرد
فیزیوتراپی و نقش آن بعد ازجراحی
روز اول بعد از جراحی
- بررسی وضعیت تنفسی بیمار
- آموزش به بیمار برای داشتن تنفس كاربردی
- آموزش به بیمار برای داشتن سرفۀ موثر و تخلیۀ ترشحات ریوی
- انجام ورزش های اندام تحتانی برای جلوگیری از ترومبوز و آمبولی ناشی از بی حركتی
روز دوم بعد ازجراحی
- تشویق و كمك به بیمار برای نشستن لبۀ تخت
- كمك به بیمار برای خروج از تخت در زمانهای مختلف و جلوگیری از بی حركتی بیمار كه ناشی از درد و خستگی و بی حالی است.
عوارض تنفسی و نقش فیزیوتراپی
همانگونه كه در بالا اشاره شد اولین و مهمترین عارضه ای كه طی جراحی در سرطان معده ایجاد می شود مشكلات و عوارض تنفسی است. این عوارض شامل :
1. افزایش تعداد و كاهش عمق تنفس به همراه ترس و اضطراب
2. كاهش تعداد و عمق تنفس به همراه آثار بیهوشی و بعضی داروها
3. كاهش انبساط ریه به همراه ضعف، خستگی، نفخ شكم، بی میلی به تنفس عمیق به علت برش در ناحیه شكم
فیزیوتراپیست به بیمار آموزش می دهد كه چگونه تنفس عمیق وسرفه های مؤثر داشته باشد. بیمار باید هنگام سرفه و تنفس عمیق به منظور تخفیف فشار بر روی عضلات شكمی و برش جراحی زانوهایش را خم كند. هنگام سرفه و تنفس عمیق محل برش را با دست یا با بغل كردن بالشتی محكم نگه دارد. معمولاً برای بهتر كردن الگو و عمق تنفس، از دستگاه اسپیرومتر استفاده م یشود.
تأثیرات استفاده از دستگاه اسپیرومتر
1. افزایش و بهبود تهویه بیمار
2. پیشگیری از آتلكتازی و تجمع ترشحات ریوی
3. انجام تنفسهای عمیق و مؤثر
4. تصحیح الگوی تنفسی
5. كمك به كنترل تنفس بیمار
6. افزایش قدرت، هماهنگی و تقویت عضلات تنفسی
7. اكسیژن گیری كافی آلوئولی
8. متحرك كردن دیواره قفسه سینه
9. تشویق و ایجاد انگیزه در بیمار جهت انجام تنفسهای عمیق و درست
10 . آگاهی بیمار از وضعیت تنفسی خود و سعی در بهبود آن
روش صحیح استفاده ازاسپیرومتر
پاكت پلاستیكی دستگاه را باز كنید لوله خرطومی را به سوراخ پایین دستگاه متصل نمایید نشانگر تنفسی را مقابل عددی كه برایتان تجویز شده قرار دهید. توپ زرد رنگ نشان دهنده سرعت دَم و پیستون سفید رنگ نشان دهنده مقدار حجم هوایی است كه با هر دَم وارد ریه ها میكنید. روی تخت خود نشسته و به پشت تخت تكیه دهید ابتدا یك بازدم عمیق انجام دهید و هوا 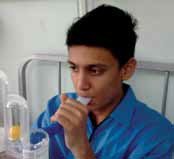 را از ریه های خود خارج کنید. سپس با یك دست لوله اسپیرومتر را گرفته و در دهان خود قرار دهید و با دست دیگر اسپیرومتر را به صورت عمودی جلوی صورت خود بگیرید. بعد یك نفس آرام و عمیق بكشید و سعی كنید كه توپ زرد داخل دستگاه را به حركت در آورید و آن را وسط لوله و جلوی شكلك خندان نگهدارید.
را از ریه های خود خارج کنید. سپس با یك دست لوله اسپیرومتر را گرفته و در دهان خود قرار دهید و با دست دیگر اسپیرومتر را به صورت عمودی جلوی صورت خود بگیرید. بعد یك نفس آرام و عمیق بكشید و سعی كنید كه توپ زرد داخل دستگاه را به حركت در آورید و آن را وسط لوله و جلوی شكلك خندان نگهدارید.
نفستان را عمیقتر نمایید تا جایی كه ریه ها پُر از هوا شود و پیستون سفید رنگ به نشانگر حجم نزدیك شود، چند ثانیه نفستان را در همان وضعیت نگهدارید سپس به آرامی هوا را از ریه ها خارج نمایید و حدود پنج الی ده بار در ساعت این كار را تكرار نمایید. سعی كنید پیستون سفید رنگ را به تدریج تا جایی كه برایتان تجویز شده است بالا ببرید.
مدت و دفعات كار با اسپیرومتر
روز قبل از عمل: بیمار مرتب با دستگاه كار میكند تا طرز استفاده صحیح از آن را به طور كامل یاد بگیرد.
روز اول و دوم بعد از عمل: در هنگام بیداری هر دو ساعت یك بار تا سر حد خستگی. معمولاً 10 بار کافی است.
روز سوم بعد از عمل: هر یك الی دو ساعت یك بار
روز چهارم بعد از عمل به بعد: هر چهار ساعت یك بار
ضعف عضلات به خصوص ضعف عضلات تنفسی
به دنبال جراحی درسرطان معده به خصوص به علت ایجاد برش جراحی در ناحیه ی عضلۀ دیافراگم، شاهد ضعف و اختلال عملكرد در این عضله هستیم. همچنین به علت بی حركتی و درد ضعف عضلات ناحیۀ تنفسی و شكمی نیز بسیار بارز است.
تمرینی مهم جهت تقویت عضلات تنفسی به خصوص عضلۀ دیافراگم
1. روی تخت یا سطحی صاف به پشت با زانو های خم دراز بكشید. بهتر است برای این كار بالشتی زیر زانو قرار دهید. سپس یك دست خود را روی ناحیۀ فوقانی قفسۀ سینه و دست دیگر خود را زیر ناحیۀ دند های قرار دهید تا حركت قفسۀ سینه خود را هنگام تنفس احساس كنید.
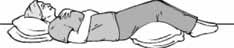
2. به آرامی با بینی خود نفس بكشید به گونه ای كه شكم شما بر خلاف جهت دستتان به سمت بالا بیاید دست بالایی شما ثابت باشد و حركت نكند.
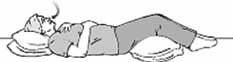
3. سپس هنگام بازدم عضلات شكم خود را سفت كنید و هوا را با لب های جمع شده (غنچه ای) از قفسۀ سینه خارج كنید. توجه داشته باشید كه هنگام بازدم نیز باید دست بالایی شما ثابت و بدون حركت به سمت بالا یا پایین باشد.
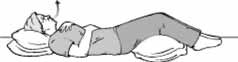
پس از چندین بار انجام این تمرین برای تقویت بیشتر همین تمرینات را در حالت نشسته مانند شکل زیر انجام دهید.

خستگی، ضعف و بی حالی
از دیگر عوارض بعد از جراحی در بیماران دچار سرطان معده، وجود ضعف، خستگی و بی حالی است. وجود این عوارض معمولاً عامل مهمی در بی حرکت ماندن بیمار است که این بی حرکتی خود عوارض دیگری را به دنبال خواهد داشت.
فیزیوتراپیست دراین موارد با تجویز و ارائه حرکات ورزشی لازم، به بیمار در موارد زیر یاری می رساند:
- کاهش خستگی و بی حالی
- تقویت سیستم ایمنی
- كاهش عوارض بی تحركی مانند آتروفی و كوتاهیهای عضلانی
- تشویق درجهت تحرک و انجام کارهای شخصی.
از ورزش های مفید در مراحل اولیه بعد ازخروج از اتاق عمل می توان به موارد زیراشاره کرد:
Ankle pump - : این ورزش به این صورت است كه بیمار در حالت خوابیده، مچ پای خود را به سمت بالا و پایین حركت می دهد.
مزایای این تمرین شامل بازگشت خون به سمت قلب، جلوگیری از ایجاد ترومبوز و آمبولی به دلیل بی حركتی، خون رسانی بهتر به اندام ها و بهبود فعالیت قلبی عروقی است.
- از دیگر ورز شهای توصیه شده در این مراحل، انجام حرکات فعال کمکی اندامها در جهت کمک به بیمار برای جلوگیری از بی حرکتی و مشکلاتی است که بعدها به دنبال این بی حرکتی ایجاد می شود. همچنین این تمرینات درجهت كاهش خستگی و بی حالی بیمار مورد استفاده قرار می گیرد.
- در مراحل بعدی و پس از خروج بیمار از بخش مراقبتهای ویژه، انجام ورزشهای مقاومتی توصیه می شود که با توجه به شرایط بیمار توسط فیزیوتراپیست به فرد آموزش داده م یشود.
لنفاتیك تراپی
در جراحیهای انجام شده در افراد مبتلا به سرطان معده اغلب بسیاری از غدد لنفاوی این افراد طی جراحی برداشته می شود. به دنبال این نوع جراحیها بیماران دچار لنف ادم و یا همان تجمع لنف می شوند.
نقش مهم فیزیوتراپیس تها در این زمینه، كمك به درناژ و تخلیۀ لنف و كاهش تجمع مایع لنفی یا همان ورم در بدن است. در آخر می توان به نقش مهم فیزیوتراپیست در آموزش ورزشها و حركات اصلاحی در جهت توزیع مساوی وزن، جلوگیری از ایجاد كیفوز (قوز پشتی) و اسكولیوز (انحراف طرفی ستون فقرات)، جلوگیری از ایجاد مشكلات ناحیۀ شكمی، و آماده کردن بیمار برای بازگشت به فعالیت های روزانۀ زندگی اشاره کرد.
پریسا علایی
فیزیوتراپیست
مشکلات بعد از جراحی معده
ابتلا به سرطانِ معده، عادتهای خوردن و آشامیدنتان را در هر مرحله از بیماری یا درمان باشید، تحت الشعاعِ خود قرار خواهد داد. به همین منظور شما باید با متخصصِ تغذیه، قبل، در حین و بعد از درمان مشورت کنید.
اگر تمام یا همه معده شما برداشته شده است، باید مقدارِ غذایی که در هر وعده می خورید را به دقت تنظیم کنید. ممکن است برای مدتی طولانی مجبور شوید وعده هایی سبک و در فواصل زمانی کم (هر دوساعت) بخورید. اغلب مردم خودشان متوجه می شوند چه غذاهایی گوارششان را به هم می ریزند.
این غذاها ممکن است برای افرادِ مختلف به کلی متفاوت باشند و البته تنها راهِ یافتنِ این خوردنیهای مشکل ساز، آزمون و خطاست.
سعی کنید از خوردنی هایی که با آ نها مشکل دارید یادداشت بردارید. دفتری تهیه کنید و در هر صفحه خطی از بالا به پایین رسم کنید. سمتِ راست هر صفحه غذایی که می خورید و زمانِ آن را بنویسید. درطرفِ دیگر هم علائمی که دارید و زمانِ آ نها را بنویسید. بعد از مدتی قادر خواهید بود مشخص کنید که هر خوردنی چه علائمی برایتان به بار می آورد.
پس از جراحیِ معده ممکن است دچارِ مشکلاتی شوید از قبیل:
1. احساسِ پُری
2. سندرومِ دامپینگ
3. اسهال
4. استفراغِ صبحگاهی
5. سوءهاضمه و نفخ
احساسِ پُری
در ابتدا باید بدانید مقدارِ کمی از هر غذایی ممکن است برایتان احساسی از پُریِ ناراحت کننده به همراه داشته باشد. اگر قسمتی از معده شما را برداشته اند، معده مانندِ قبل جا باز نخواهد کرد و اگر تمام معده را برداشته باشند، روده کوچک در طولِ زمان جا باز می کند و مقداری از وظیفه معده را به دوش خواهد کشید. اوایل مجبور خواهید بود مقادیرِ کمی غذا بخورید و کم کم مقدار و فواصلِ وعده ها را افزایش دهید. به تدریج متوجه خواهید شد که باید تقریباً هر ساعت مواد مغذیِ کافی بخورید. توجه کنید خوراکیهای پر فیبر ممکن است حسِ پُری تان را تشدید کند.
بعد از جراحی، غذاها را با مقادیرِ کم شروع به خوردن کنید و سپس، کم کم می توانید از هر کدام بیشتر بخورید. بهتر است هر وعدۀ غذاییتان، تنها یک خوردنیِ پر فیبر داشته باشد. نوشابه های گازدار هم احساسِ پر یتان را بیشتر می کند. شاید به کلی بهتر باشد همراهِ غذایتان نوشیدنی ننوشید. چون مایعات، احساس پُری را افزایش می دهند.
سندروم دامپینگ
سندروم دامپینگ، مشکلی است که درست بعد از جراحیِ معده بروز می کند و دلیلش حرکت سریع و مستقیمِ غذا به روده کوچک است. سندرومِ دامپینگ، ممکن است بلافاصله بعد از خوردن یا مدتی بعد بروز کند. از آنجا که غذا از مایعِ درونِ روده غلیظتر است، روده شروع می کند به جذبِ آب تا غذا را رقیق کند. همین امر موجب پایین آمدنِ ناگهانیِ فشار خون،
ضعف، سرگیجه و یا حتی لرزش خواهد شد.
نوعِ دیگرِ سندرومِ دامپینگ، مدتی بعد از خوردن بروز می کند که دلیلش افزایشِ ناگهانیِ قندِ خون است. جذبِ شکرِ غذا، موجب واکنش ناگهانیِ بدن با تولید هورمونِ انسولین می شود. این ترشحِ ناگهانیِ انسولین قند خون را کاهش میدهد.
اقداماتِ زیر برای کاهشِ اثراتِ سندروم دامپینگ مؤثر خواهند بود:
• آرام غذا خوردن
• خوردن غذاهایی که شکر کمتری دارند
• خوردنِ فیبر به اندازه ای که در کنترلتان است
• جایگزین کردنِ چربی به جای غذاهای شیرین
• خوردنِ منظمِ وعده های کوچک (حتی الامکان)
• نخوردنِ سوپ و غذاهای مایع ممکن است کاهش میزانِ مایعات برایتان مفید باشد. اگر دچارِ سندرومِ دامپینگِ دیررس هستید، خوردنِ آ بنباتِ شیرین در فواصلِ وعده های غذایی، به دلیل بالا بردن قند خون، بسیار مفید خواهد بود.
اسهال
اسهال بعد هر جراحیِ معده، بسیار رایج است و دلیلش هم قطع شدنِ عصب واگ حین جراحی برای برداشتنِ تومور یا غدد لنفاوی است. عصبِ واگ حرکتِ دودیِ سیستمِ گوارشی و ترشحِ شیرۀ معده را کنترل می کند. قطع این عصب برای بعضی افراد، بروز ناگهانیِ اسهال را در پی خواهد داشت. ممکن است بارها در روز، و چند روز در هفته، مدفوعتان آبکی باشد. درمانش مشکل است، اما مصرفِ ناشتای قر صهای ضد اسهال (تحت نظر پزشک) اغلب مؤثر است.
استفراغِ صبحگاهی
بعد از برداشتنِ قسمتی از معده، استفراغِ صبحگاهی امری شایع است. صفرا و شیرۀ معده که شبانه در اثنی عشر (دوازدهه) ترشح می شوند به باقی مانده معده برمی گردند. این اتفاق موجب احساسِ پُری و حالت تهوع می شود . بالا آوردنِ مایعِ اضافی ناراحتی را تسکین می دهد. مصرفِ ناشتای قرصهای معده (مانند آلومینیوم ام.جی) تهوعِ صبحگاهی را کاهش می دهد. ضمناً داروهایی که موجب تخلیۀ سریعِ معده می شوند مانند (دومپریدون یا متوکلوپرامید) مؤثرند. باید توجه داشت که دارو تنها عوارضِ سندروم را کاهش می دهد ولی آ نها را به کلی درمان نمی کند. اگر عوارضتان شدید است با جراحتان مشورت کنید. در مواردِ نادری یک جراحیِ بازسازی، استفراغ صفراوی را بهتر می کند.
سوء هاضمه و نفخ
نفخ و درد از مشکلاتِ بعد جراحی هستند که ممکن است به صورتِ دوره ای درگیرش شوید. عرقِ نعنا نفخ را برطرف کرده، درد را کاهش می دهد. شربتِ نعنایی که از داروخانه گرفته اید را در آب رقیق کنید و آرام بنوشید.
نوشیدنی های گازدار، الکل، غذاهای خیلی تند و مرکبات موجبِ سؤهاضمه می شوند.
دریافتِ مواد مغذی در رژیمِ غذایی
بعد از جراحی معده شما ممکن است به دلیل مشکلاتِ فیزیکی، در خوردنِ غذاهای مناسب مشکل داشته باشید. در دوره ای به سختی می توانید وزنِ خود را یکسان نگه دارید. اگر کاهش وزنتان ادامه داشت، مشاور ه با یک متخصص تغذیه بسیار سودمند است. متخصص تغذیه به شما کمک خواهد کرد وزنتان را افزایش دهید و کالریِ مناسب را دریافت کنید بی آنکه مشکلِ گوارشی داشته باشید. بعد از جراحی معده، باید کلسیم، ویتامین D و آهن بیشتری دریافت کنید. اگر تمام معده تان را برداشته اند، تنها از طریقِ تزریق می توانید ویتامین B12 را جذب کنید. این ویتامین برای تولیدِ گلبولهای قرمز و عملکرد صحیح سیستم عصبی لازم است. اگر قسمتی از معده تان برداشته شده، پزشکتان باید مرتب میزان گلبولهای قرمز و مقدارِ آهن و ویتامین B12 را در خونتان را چک کند. می توانید آهن، ویتامین D و کلسیم مورد نیازتان را از طریق خوردنِ مواد غذاییِ خاصی تأمین کنید. اگر قسمتی یا تمام معده تان برداشته شده با مصرفِ بیشترِ غذاهای حاوی کلسیم، آهن، و ویتامین D، مقدار این مواد را در بدن تان افزایش دهید. کلسیم در شیر، پنیر، نان و نیز کلم، کلم
بروکلی، تخم مرغ، و ماهی های چرب مانند ساردین یافت می شود. ویتامین D از افزودن یهای کرۀ گیاهی است و در کره، تخم مرغ، ماهی های چرب مثل ساردین، شاه ماهی و سالمون وجود دارد.
از غذاهایِ حاوی آهن می توان به موارد زیر اشاره کرد:
• گوشت قرمز
• جگر
• ماهی
• سویا
• نان سبوس دار
• زردۀ تخم مرغ
• سبزیجاتِ دارای برگِ پهن
• میوه های خشک
آهن موجود در گوشت قرمز، به راحتی جذب می شود. اگر گیاهخوار هستید، شاید لازم باشد قرص آهن بخورید. ویتامین C به جذبِ آهنِ غذا کمک می کند. بنابراین، مصرف پرتقال، آب پرتقال تازه یا قرص ویتامین C همراه با غذاهای غنی از آهن توصیه می شود.
سبزیجات پهن برگ و تیره و جگر، اسید فولیک هم دارند که ماده ای دیگر برای حفظ سلامت گلبو لهای قرمز است. اگر جراحیِ معده کرده اید، شاید لازم باشد اسید فولیک اضافه دریافت کنید.
مکمل های غذایی
حتی اگر رژیم غذایی خیلی سالمی دارید، ممکن است به مصرف مکمل احتیاج داشته باشید، چرا که بافت معده ایِ کافی برای جذب مناسب بعضی مواد غذایی را ندارید. نوعی مولتی ویتامین که حاوی تمام ویتامینها و مواد معدنی است را انتخاب کنید.
بعضی ها باید دو یا سه وعده غذای مایع مکمل برای دریافت کالریِ کافی بنوشند. برای دریافت مکملهای غذایی، از پزشکتان کمک بخواهید.
توصیه هایی برای تغذیه بهتر
حالتی را بیابید که برای خوردن و هضم غذایتان از همه راحتتر است. خواهید دید نشستن کامل یا لم دادن به بلعیدن غذا کمک می کند. برای بعضی افراد، راه رفتن بهترین حالت است. بعضی افراد بیشترین مشکل را در خوردن صبحانه دارند. جو پَرَک را یک شب تا صبح در شیر پرچربی بخوابانید تا نرم و خوش خورا کتر شود. می توانید به این مخلوط، میوۀ خشک و دانه های روغنی را، به منظور افزایش کالری و مواد مغذی، بیفزایید. 85 گرم جو دوسر، حدود 500 کالری دارد که شروع خوبی برای فعالیت روزانه است. دقت کنید که صبحانه تان را به آرامی بخورید. اگر دچار نفخ، درد، و اسهال باشید، بعید نیست که به لبنیات حساس شده باشید. در این صورت، برای مدتی لبنیات را از رژیمتان حذف کنید. می توانید از مکم لهای غذایی مانند Ensure برای جبران کالری، استفاده کنید.
بعضی بیماران بعد از جراحی دچار سندروم دامپینگ می شوند. بدون معده، راهی برای تنظیم میزان غذا و مایعاتی که وارد روده می شوند، وجود ندارد. در چنین شرایطی، غذا بعد از بلعیدن به سرعت واردِ معده می شود که از عوارض آن درد و انقباض است. ممکن است مواد قندی و نشاسته ای در روده، مانند اسفنج عمل کنند و آبِ بدن را به سرعت به درون روده جذب کنند. این حالت عوارضِ زیادی مثلِ اسهال، کاهشِ قند خون، احساسِ ضعف و سرگیجه به همراه دارد. حدودِ % 75 بیمارانی که قسمتی یا همۀ معده شان برداشته شده، دچار سندروم دامپینگ می شوند. نشانه های سندروم دامپینگ معمولاً بعد از عمل بروز پیدا می کند و اغلب با گذر زمان تسکین می یابد.
سندروم دامپینگ دو نوع است: زودرس و دیررس
دامپینگِ زودرس
• 15 تا 30 دقیقه بعدِ غذا خوردن اتفاق می افتد.
• علت آن، ورودِ سریع غذا به روده کوچک است.
• حالت تهوع، استفراغ، انقباض، دردِ شکمی، اسهال و احساسِ پُری بعد از مصرفِ اندکی غذا، از نشانه های این نوع دامپینگ هستند. ضعف، گُرگرفتگی، سرگیجه و تعریق نیز از دیگر عوارض این سندروم است.
دامپینگِ دیررس
• 90 دقیقه تا سه ساعت بعدِ خوردنِ غذا اتفاق می افتد
• علت بروزِ آن، افزایشِ شدیدِ قند خون و سپس کاهش شدیدِ آن است.
• از عوارضِ این نوع سندروم، تعریق، تپشِ قلب، ضعف، احساسِ خستگی یا آشفتگیِ ذهنی است.
رهنمودهایی کلی برای پیشگیری از سندروم دامپینگ
• خوردن شش تا هشت وعدۀ غذاییِ کوچک در روز و پرهیز از خوردن غذای زیاد در یک وعده غذایی. به مرور زمان می توانید مقدار غذای بیشتری را تحمل کنید. فراموش نکنید که در ابتدا مقدار کمی غذا در هر وعده مصرف کنید.
• در هر وعدۀ غذاییتان کمی پروتئین، مثل گوشت قرمز، مرغ، ماهی، تخم مرغ، شیر، پنیر، ماست، آجیل، پروتئین گیاهی و کره بادام زمینی بگنجانید.
• همرا با غذا مایعات ننوشید. 30 تا 60 دقیقه قبل و بعد از غذا بنوشید.
• از مصرف غذاهای حاویِ قند زیاد، مثل آب گازدار، آبمیوه، کیک، کلوچه، آبنبات، پیراشکی، کمپوت، عسل، مربا و ژله، پرهیز کنید.
• تا می توانید غذای فیبردار مصرف کنید. این غذاها شامل نان سبوسدار، غلات، ماکارونی سبوس دار، میوۀ تازه و سبزیجات است.
• غذاهایی که حاوی مقادیر زیادی فیبر، مثل سیب، جو، چغندر، جوانه کلم بروکسل، هویج، اسفناج و لوبیا است، مصرف کنید.
• با وعده های غذایی یا میان وعده هایتان، دستِ کم یک خوراکی چرب مانند کره، کرۀ گیاهی، عصارۀ گوشت، روغن گیاهی یا سُس سالاد، بخورید. چربی موجب می شود معده تان کندتر تخلیه شود، و در نتیجه ممکن است عوارض سندروم دامپینگ را کم کند.
• برای بعضی بیماران، نخوردن غذاهای خیلی داغ یا خیلی سرد، باعث کاهش عوارض م یشود.
• دراز کشیدن بعد از صرف غذا، عموما مفید است.
حفظ و افزایش وزن
چون معده ندارید، رسیدن به وزن مناسب برایتان چالش بزرگی است. سندروم دامپینگ، سوءجذب و سیری زودرس، جذب کالری کافی و افزایش وزن را سخت می کند. کاهش سریع وزن به علت جراحی معده، اغلب کاهش حجم عضلات را به دنبال دارد. همین امر، موجب خستگی و اختلال در سیستم ایمنی است. اگر وزنتان مناسب است، باید میزان کاهش وزن را به حداقل رساند و اگر اضافه وزن دارید، باید حداکثر هفته ای یک کیلوگرم کم کنید. تأثیرات فیزیولوژیکیِ جراحی معده فرد به فرد بسیار متفاوت است. بعضی ها دچار سندروم دامپینگ می شوند، پس مجبورند از شیرینی پرهیز کنند. دیگران م یتوانند مقداری شیرینی در رژیم خود داشته باشند. بعضی، به لاکتوز حساسند و بعضی نه. به این ترتیب، بهتر است دفترچه ای تهیه کنید و طی چند هفته هر چیزی را که می خورید، و تأثیرات جانبیشان، از قبیل سرگیجه، تهوع، اسهال و غیره را یادداشت کنید. بدین ترتیب، می توانید رژیم خود را با نیازها و مشکلاتتان تنظیم کنید. اگر به لاکتوز حساسیت ندارید، می توانید در رژیم غذاییتان لبنیات را بگنجانید. لازم به ذکر است که خیلیها به لاکتوز حساسیت دارند. نکتۀ بسیار مهم این است که خوراکیها را تک تک به برنامه غذاییتان اضافه کنید تا به اثرات هرکدام واقف شوید.
چند نکته برای افزایش وزن
غذاهای پرکالری بخورید. در هر لقمه یا جرعه، مقدار مناسبی کالری دریافت کنید. توجه کنید که هدفتان حفظ وزن است. برای بدنتان کالریها در اولویت هستند. واضح است که نمی توانید به مقدار قبل غذا بخورید، پس باید غذاهای پرکالری تری مصرف کنید. غذاها و نوشیدنیهای کم کالری را در رژیمتان کم کنید. انواع مختلف غذاها را بخورید. کم کم غذاها یا خوراکیهای مختلف، مانند میوه، سبزیجات، غلات، غذاهای پُر پروتئین، لبنیات و غیره را به رژیمتان اضافه کنید. حتماً میوه، سبزیجات و غذاهای پرکالری بخورید. وعده های کوچک و پر تعداد (شش تا هشت بار در روز) میل کنید. تلاش کنید فواصل وعده های غذایی تان بیش از دو تا سه ساعت نشود. دریافت مواد مغذیِ مورد نیاز در تنها سه وعده برایتان سخت خواهد بود. همیشه همراه خود خوراکی داشته باشید تا بتوانید حین رانندگی و یا هنگام انتظار برای قرارهایتان و یا هر موقعیت دیگر، خوراکی کوچکی بخورید.
• همیشه امکان افزایش کالری وعده غذایی وجود دارد. قبل این که چیزی بخورید از خودتان بپرسید چطور می توانم کالری بیشتری دریافت کنم. می توانید کره، روغن، پنیر و غیره، به وعده تان اضافه کنید.
• فقط نوشیدن یهای مغذی بنوشید. بسیاری از نوشیدنی ها کالری زیادی دارند و گاهی نوشیدنشان از خوردن غذاهای جامد، به خصوص بعدِ جراحی، آسانتر است. شیر، شیر تخم مرغ، یا آب میوه های طبیعی را جایگزین قهوه، چای، آب و نوشیدنیِ گازدار رژیمی کنید.
• غذا برایتان همچون دارو، ضروری است. به خاطر داشته باشید که به اشتهایتان مانند قبل نم یتوانید اطمینان کنید. گرسنه نبودن به معنیِ عدم نیازتان به غذا نیست. درضمن، بدون معده نمی توانید وعده های غذاییتان را به ترتیبِ قبل حفظ کنید. گرسنه هم که نباشید باید بدانید تغذیه بارِ اساسیِ روند بهبودتان را به دوش می کشد. وعده های غذایی و میان وعده هایتان را مانند داروهایتان، تنظیم کنید.
در این مدت، توجه خاص به تغذیه برای درمان مفید است. در زیر، فهرستی از توصیه ها و غذاهای مغذی آمده که برای افزایش و حفظ وزن، یاریتان می کنند. با توجه به شرایط فردیتان، اینها را به رژیم خود بیفزایید. افزایش چربی، راهی مؤثر برای دریافت کالری بیشتر بدون افزایش حجم غذا است. توجه کنید اغلب بیمارها، بعد از جراحی، به غذاهای پرچرب حساس می شوند. اگر به غذاهای پرچربی حساسید، می توانید غذای کم چرب بخورید. اگر از حساسیتهای غذاییتان آگاه نیستید، با مقادیر اندک و کم کم، غذاها را به رژیمتان بیفزایید.
میترا صدرزاده
دانستنی های ضروری در مورد سرطان معده
معده یک عضو عضلانی تو خالی است که بین مری و قسمت ابتدایی روده باریک (دوازدهه یا اثنی عشر) قرار دارد. وظیفه معده ذخیره و خرد و نرم کردن غذای خورده شده است. جذب برخی ویتامینها، مواد معدنی و آهن در معده صورت می گیرد.
آناتومی معده
انواع سرطان معده
شایعترین نوع سرطان معده انواع، آدنوكارسینوم است. سایر انواع سرطان معده ناشایع هستند و در این جا فقط به طور مختصر به آنها اشاره می شود:
1. آدنوكارسینوم: آدنوکارسینوم معده معمولاً در سلولهای پوشاننده لایه داخلی معده ایجاد می شود نزدیك به % 95 از تمام موارد سرطان معده از نوع آدنوکارسینوم هستند. این نوع سرطان می تواند از طریق دیواره معده به اعضاء مجاور معده نظیر کبد لوزالمعده و یا روده بزرگ انتشار یابد. همچنین، آدنوکارسینوم معده ممکن است از طریق گردش خون و یا سیستم لنفاوی، به سایر نقاط بدن منتشر شود.
2. سرطان سلول سنگفرشی: درمان آن همانند آدنوکارسینوم معده است.
3. لنفوم معده: این نوع سرطان ناشایع معده از نوع لنفوم غیرهوچكین است و همانند لنفوم درمان می شود.
4. ساركوم استرومال: این سرطان از لایه های عضلانی معده منشأ می گیرد و نسبتاً ناشایع است.
5. تومورهای نورواندوكرین: شایع ترین نوع این گروه، تومور كارسینوئید است.
توجه داشته باشید كه تمامی مطالب ذكر شده در اینجا مربوط به آدنوکارسینوم معده است و از پرداختن به انواع ناشایع سرطان معده خودداری شده است.
سرطان معده چقدر شایع است؟
متأسفانه سرطان معده در کشور ما بسیار شایع است و میزان ابتلای ایرانیان به این نوع سرطان بیشتر از اکثر کشورهای جهان است. در بعضی بررسیهای انجام شده سرطان معده به عنوان شایع ترین سرطان در مردان و یكی از سه سرطان شایع در زنان ایرانی شناخته شده است. علت این امر به خوبی مشخص نیست ولی عادات غذایی به احتمال فراوان در این مسأله نقش دارند.
علل ایجاد سرطان معده کدامند؟
متأسفانه علت اصلی ایجاد سرطان معده هنوز مشخص نیست. میزان بروز سرطان معده با افزایش سن، مصرف دخانیات و مصرف الکل افزایش می یابد. این سرطان در مردان شایعتر از زنان است. در برخی مطالعات به نقش مصرف زیاد گوشت قرمز و گوشت فرآوری شده (مثل گوشت دودی) در ایجاد سرطان معده اشاره
شده است.
مصرف زیاد گوشت دودی، نمک سود و فرآوری شده، مصرف زیاد ترشیجات، مصرف غذاهایی که بیرون از یخچال نگهداری شده اند، عفونت با یک باکتری معده (هلیکوباکتر پیلوری)، یک نوع کم خونی مزمن، التهاب مزمن معده (گاستریت) و عوامل ژنتیک و سابقه خانوادگی سرطان، در ایجاد سرطان معده نقش دارند.
علائم سرطان معده کدامند؟
متأسفانه در مراحل اولیه، سرطان معده معمولاً هیچ علامتی ایجاد نمی کند و به همین دلیل، معمولاً وقتی این سرطان تشخیص داده می شود که در مراحل بسیار پیشرفته قرار دارد.
برخی علائم سرطان معده عبارتند از:
- حساس درد و یا سوزش در شکم، به خصوص قسمت فوقانی شکم
- بزرگ شدن شکم (به علت تجمع مایع در شکم)
- حس سیر شدگی زودرس حتی بعد از خوردن مقدار کمی غذا
- تهوع و یا استفراغ
- وجود خون در استفراغ
- سوءهاضمه و ترش کردن (reflux)
- کاهش اشتها
- کاهش وزن
- خستگی و ضعف طولانی مدت بدون توجیه
- دفع مدفوع سیاهرنگ، که نشانه وجود خون در دستگاه گوارش است.
نکته مهم: بسیاری از مشکلات شایع و خوش خیم معده نیز می توانند این علائم را ایجاد کنند. لذا وجود این علائم در یک فرد لزوماً به معنای ابتلای وی به سرطان معده نیست. مهم ترین امر این است که در صورت بروز هر یک از علائم فوق، می بایست سریعاً به پزشک مراجعه کنید.
تشخیص
تستهای تشخیصی متعددی برای تشخیص سرطان معده وجود دارند که در ذیل به برخی از آنها اشاره می شود:
گاستروسکوپی (اندوسکوپی معده): اندوسکوپی معده اصطلاحاً گاستروسکوپی نامیده می شود. این روش تشخیصی، شایعترین روش تشخیص سرطان معده است. در این روش یک لوله باریک و قابل ارتجاع که حاوی یک دوربین در رأس خود است از طریق دهان وارد حلق، مری و سپس معده می شود.
پزشک با استفاده از این روش می تواند کل مسیر مری و کل قسمت داخلی معده را ملاحظه کند و از بافتهای غیرعادی و مشکوک نمونه بافتی (بیوپسی) بردارد. سپس این نمونه ها به آزمایشگاه فرستاده می شود تا توسط یک متخصص پاتولوژی زیر میکروسکوپ دیده شود. تشخیص قطعی طبیعی یا غیرطبیعی بودن نمونه های بافتی به عهده متخصص پاتولوژی است.
سونوگرافی اندوسکوپیک: در این روش یک لوله که در رأس آن یک وسیله (Probe) مخصوص برای ایجاد امواج ماوراء صوت تعبیه شده است از طریق دهان و حلق به داخل مری و معده فرستاده می شود. تصاویر ارسالی از Probe ، روی صفحه نمایش قابل مشاهده هستند. این روش تشخیصی، در واقع همان سونوگرافی معمولی است با این تفاوت که به دلیل ارسال تصاویر از داخل بدن، دقت تشخیص بسیار بالاتری نسبت به سونوگرافی از سطح پوست دارد.
تستهای تکمیلی
بسته به شرایط، برخی بیماران نیاز به تستهای تشخیص بیشتری دارند که به برخی از آ نها اشاره می شود.
لاپاروسکوپی: در این روش ، تحت بیهوشی کامل با ایجاد چند شکاف کوچک در سطح شکم، یک لوله مخصوص به نام لاپاروسکوپ به داخل شکم فرستاده می شود سپس مقداری گاز به داخل شکم پمپ می شود. بعد از این مرحله، جراح می تواند با مشاهده داخل شکم، قسمتهای مختلف از جمله و کبد را بررسی کند و در صورت لزوم از بافتهای مشکوک نمونه بافتی (بیوپسی) بردارد.
CT اسکن: در این روش، از اشعه X جهت عکسبرداری از اعضاء داخلی بدن استفاده می شود. این روش بدون درد، پزشک را قادر می سازد تا متوجه شود که آیا بیماری به سایر نقاط از جمله غدد لنفاوی و یا کبد سرایت کرده است یا خیر.
سونوگرافی: سونوگرافی، یک روش بی خطر و بدون درد برای بررسی اعضای داخلی بدن است. یک ژل مخصوص روی پوست شکم شما مالیده می شود. سپس به وسیله یک وسیله مخصوص (Probe) که روی پوست شکم شما قرار می گیرد امواج ماوراء صوت به داخل بدن هدایت می شود. سپس تصاویر دریافتی روی صفحه نمایش قابل مشاهده هستند.
مرحله بندی (staging) و درجه بندی (grading)
مرحله (stage) و درجه (grade) سرطان شما از مهمترین فاکتورهای تعیین کننده نوع درمان و پیش آگهی (میزان پاسخ به درمان) شما هستند. مرحله یک سرطان، مشخص می کند که سرطان تا چه حد در بدن منتشر شده است. درجه یک تومور، میزان مهاجم بودن و سرعت رشد آنرا مشخص می کند. سرطا نهای با درجه پایین ) )low grade معمولاً به آهستگی رشد می کنند در حالی که سرطانهای با درجه بالا (high grade) معمولاً رشد سریعی دارند و بیماری در مرحله بالاتری تشخیص داده می شود.
برای مرحله بندی و درجه بندی از مجموع اطلاعات به دست آمده از معاینه بالینی، پاتولوژی، تستهای تشخیصی مانند سی تی اسکن و لاپاروسکوپی استفاده م یشود.
پیش آگهی ) (Prognosis
پیش آگهی به معنی نتیجه نهایی یک سرطان است. بدین معنی که «پیش آگهی خوب » نشانه احتمال زیاد درمان قطعی سرطان است ولی پیش آگهی بد معمولاً بدین معناست که سرطان قابلیت درمان شدن قطعی ندارد.
تشخیص اینکه آیا سرطان شما دارای پیش آگهی خوب یا بد است بر عهده پزشک شماست. پزشک براساس نوع سرطان، درجه و مرحله، سن شما، بیماریهای دیگر شما و بسیاری فاکتورهای دیگر می تواند تعیین کند که پیش آگهی بیماری شما چگونه است. ولی بخاطر داشته باشید که تعیین پیش آگهی یک سرطان کار بسیار مشکلی است و در بسیاری از موارد تعیین دقیق پیش آگهی یک سرطان ممکن نیست.
درمان
درمان بر اساس مرحله بیماری و حال عمومی بیمار انتخاب می شود. درمانی اصلی سرطان معده در مراحل اولیه عمل جراحی است. در برخی افراد به خصوص در بیماری پیشرفته، تنها از شیمی درمانی و یا رادیوتراپی بعنوان درمان استفاده می شود. گاهی اوقات هم لازم است بعد از انجام جراحی، شیمی درمانی و یا رادیوتراپی انجام شود. در برخی موارد، قبل از انجام عمل جراحی، شیمی درمانی و یا رادیوتراپی انجام می شود. این نوع درمان که Neo-adjuvant نامیده می شود به منظور کوچک کردن توده سرطانی است تا جراح بتواند با راحتی بیشتری توده سرطانی را از بدن خارج کند.
تصمیم گیری برای انتخاب نوع درمان به عهده پزشک انکولوژیست است.
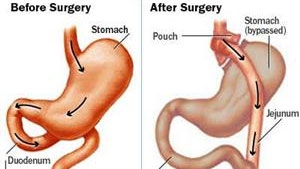
جراحی برای سرطان معده
در جراحی سرطان معده، ممکن است قسمتی و یا تمام معده از بدن خارج شود. سه نوع عمده عمل جراحی معده برای درمان سرطان معده وجود دارد:
1. تراشیدن مخاط معده از طریق گاستروسکوپی:
این روش فقط در موارد سرطانهای با درجه و مرحله پایین و اولیه معده کاربرد دارد. جراح توسط گاستروسکوپ ، مخاط بدخیم معده را می تراشد و از معده خارج می کند.
2. گاسترکتومی ناقص و یا نزدیک به کامل:
در این روش جراحی، قسمت سرطانی معده به همراه بافت های اطراف شامل چربی و غدد لنفاوی از بدن خارج می شود و قسمتهای باقیمانده معده مجدداً به هم متصل می شوند.
3. گاسترکتومی کامل:
در این عمل معده به طور کامل به همراه بافتهای لنفاوی و چربی اطراف از بدن خارج می شود. گاهی لازم است بعضی اعضای مجاور معده نیز از بدن خارج شوند. سپس جراح قسمت تحتانی مری را به ابتدای روده باریک متصل می کند.
بعد از جراحی سرطان معده
همانند تمام جراحی های بزرگ و پیچیده، عمل جراحی سرطان معده با خطراتی همراه است. عارضه جراحی شامل خونریزی، ایجاد لخته خون در عروق، صدمه به اعضاء مجاور معده و نشت غذا و ترشحات دستگاه گوارش از محل بخیه های داخل شکمی می باشد.
برداشتن معده همچنین در دراز مدت سبب ایجاد عوارض گوناگونی می شود که برخی از آ نها عبارتند از:
- سیری زودرس بعد از صرف مقدار کمی غذا
- ضعف و سرگیجه
- استفراغ
- سوء هاضمه
- پس زدن اسید به مری
- اشکال در بلعیدن غذا
- کاهش وزن
- سوء تغذیه
برخی افراد در وفق دادن خود با رژیم غذایی جدید بعد از جراحی معده مشکل پیدا می کنند. در این مورد با پزشکتان مشورت کنید. مشورت با یک متخصص تغذیه نیز می تواند بسیار مفید باشد.
رادیوتراپی
رادیوتراپی با استفاده از امواج قدرتمند اشعه x، سلو لهای سرطانی را از بین می برد. رادیوتراپی ممکن است قبل یا بعد از جراحی انجام شود. هنگام رادیوتراپی شما روی تخت مخصوص درمان قرار می گیرید و دستگاه رادیوتراپی ، اشعه x با انرژی بالا به توده سرطانی می تاباند. هر جلسه رادیوتراپی، تنها چند دقیقه طول خواهد کشید. رادیوتراپی به صورت روزانه از شنبه تا چهارشنبه) 5 روز در هفته) انجام می شود و مجموعاً 5- 7 هفته به طول خواهد انجامید. تعداد جلسات رادیوتراپی، بستگی به نوع سرطان شما و مرحله (stage) آن دارد. در این مورد با پزشکتان مشورت کنید.
عوارض رادیوتراپی
برخی عوارض شایع رادیوتراپی عبارتند از:
- خستگی و ضعف
- قرمزی و التهاب پوست
- کاهش اشتها
- تهوع و استفراغ
- اسهال
- بلع دردناک
بسیاری از این علائم با اتمام درمان برطرف خواهند شد. در صورت تداوم این علائم، حتماً با پزشکتان تماس بگیرید.
شیمی درمانی
شیمی درمانی عبارت است از تجویز داروهای مخصوص جهت درمان سرطان. داروهای شیمی درمانی می توانند موجب از بین رفتن و یا توقف رشد سلو لهای سرطانی شوند. داروهای بسیار زیادی جهت شیمی درمانی وجود دارند. گاهی اوقات تنها از یک دارو برای شیمی درمانی استفاده می شود، ولی اغلب مواقع شیمی درمانی بوسیله چند دارو انجام می شود.
نوع دارویی که به شما تجویز می شود به عوامل متعددی بستگی دارد مانند نوع سرطان، محل اولیه سرطان، شکل سلولهای سرطانی که زیر میکروسکوپ دیده می شوند و اینکه آیا سرطان به نقاط دیگر بدن سرایت کرده است یا نه.
سخن پایانی
به دلایل متعددی که ذکر آنها در اینجا میسر نیست متأسفانه سرطان معده در کشور ما بسیار شایع است. در صورت تشخیص زودرس، این بیماری قابل درمان است ولی با پیشرفت بیماری، احتمال بهبودی بسیار کم خواهد شد. با رعایت نکات تغدیه ای ذکر شده در این مطلب و مراجعه به موقع به پزشک در صورت بروز علائم، می توان ضمن کاهش احتمال ابتلا به این بیماری، شانس بهبودی را افزایش داد.
دکتر احمد مافی
سندرم دامپینگ
جراحی رایج ترین درمان سرطان معده است و شیمی درمانی و پرتودرمانی (رادیوتراپی) می توانند قبل یا پس از جراحی برای بهبود بقا به کار روند. از جمله مداخلات جراحی در این بیماری شامل برداشتن تمام معده (گاسترکتومی توتال) یا برداشتن بخشی از آن می باشد. سندرم دامپینگ یکی از شایع ترین عوارض جراحی معده است. این عارضه هنگامی که موادغذایی با اسمولاریته (غلظت) بالا و مایعات با حجم بیش از حد طبیعی به سرعت از معده به ابتدای روده باریک (دوازدهه یا دئودنوم) وارد می شوند رخ می دهد. در واقع این سندرم ناشی از مشکل در ذخیره مواد غذایی در معده و تخلیه زودهنگام آنهاست.
در یک فرد سالم غذا ممکن است به مدت 1 تا 3 ساعت در معده باقی بماند تا نسبتاً مایع و تا حدی هضم شده و سپس از طریق اسفنکتر (دریچه) پیلور به آرامی وارد دئودنوم شود. هنگامی که بخش دریچه پیلور معده برداشته شود میزان تخلیه معده افزایش می یابد و گاهی نیز به علت بای-پس دئودنوم مهار فیدبکی از بین می رود. علاوه بر این، جراحی بر رهایی هورمون ها، آنزیم ها و سایر ترشحات اثر خواهد کرد. با تخلیه سریع مواد غذایی هایپراسمولار به روده باریک، مایع از بخش عروقی به منظور رقیق کردن محتوای معده به روده باریک کشیده می شود. این فرایندها منجر به بروز علایمی در دستگاه گوارش و بدن فرد م یشوند که سندرم دامپینگ نام دارد.
علایم سندرم دامپینگ کدامند؟
دو فاز برای علایم سندرم دامپینگ وجود دارد: فاز زودرس (Early Dumping) و فاز دیررس (Late Dumping)
در فاز زودرس بیماران ممکن است در عرض 30-10 دقیقه پس از خوردن غذا احساس پُری شکم، نفخ، تهوع، استفراغ، درد و کرامپ شکم، اسهال و سرگیجه را تجربه کنند. فاز دیررس حدود 3-1 ساعت پس از غذا خوردن ایجاد شده و علایم آن شامل هیپوگلیسمی (قند خون پایین)، تعریق، سرگیجه، ضعف، گُرگرفتگی و افزایش ضربان قلب است.
سندرم دامپینگ چگونه تشخیص داده می شود؟
تشخیص این سندرم در درجه اول براساس بررسی ایجاد علایم در فرد دارای سابقه جراحی معده است. تست های خون، آندوسکوپی و یا تست تخلیه معده برای رد کردن سایر شرایطی که علایم مشابه دارند مورد نیاز است.
سندرم دامپینگ چگونه درمان می شود؟
درمان این سندرم شامل تغییرات در رژیم غذایی و روش غذا خوردن و در صورت نیاز مصرف داروها است. تغییر رژیم غذایی در بیشتر موارد به عنوان درمان اولیه و اصلی است. در موارد متوسط تا شدید، داروها برای آرام نمودن تخلیه معده و حرکت غذا در مسیر دستگاه گوارش به کار می روند. روشهای زیر به تخلیه آرام معده و به حداقل رساندن علایم و بهبود وضعیت تغذیه کمک م یکنند:
• به آرامی غذا میل کنید و غذا را به خوبی بجوید.
• به جای سه وعده غذایی پرحجم حدود 6- 8 وعده غذایی کم حجم در طول روز صرف کنید.
• مایعات را 30 - 60 دقیقه قبل و یا پس از غذا بنوشید و از مصرف همزمان مایعات با غذا بپرهیزید.
• از مصرف قندهای ساده مانند قند و شکر و محصولات حاوی آ نها مانند آبنبات، شربت، انواع نوشابه و آبمیوه های صنعتی، کیک ها و شیرینی ها بپرهیزید.
• برخی از شیرین کننده های مصنوعی مانند سوربیتول، مانیتول، مالتیتول و زایلیتول نیز ممکن است موجب اسهال، گاز و نفخ شکم شوند و بهتر است محدود و یا حذف شوند.
• از مصرف غذاها و مایعات خیلی گرم یا خیلی سرد بپرهیزید.
• در وعده های رژیم غذایی خود از کربوهیدرا تهای پیچیده مانند انواع نان (به ویژه نان های سبوس دار)، برنج، ماکارونی، پاستا و غذاهای پر فیبر مانند انواع میوه ها، سبزیجات و حبوبات استفاده کنید.
• یک منبع پروتئینی به وعده های غذایی خود اضافه کنید. غذاهای پروتئینی شامل انواع گوش تها، تخم مرغ، لبنیات، حبوبات، مغز دانه ها، و کره بادام زمینی می باشند.
• به مدت 30 دقیقه پس از غذا دراز بکشید یا استراحت کنید.
• سعی کنید مقداری چربی به وعده های غذایی اضافه کنید. چربی ها تخلیه معده را آرام نموده و ممکن است به پیشگیری از سندرم دامپینگ کمک کنند. کره، مارگارین، آب گوشت، روغن های گیاهی، سُس های سالاد، آووکادو، مغز دانه ها و پنیر خامه ای انتخابهای خوبی هستند.
• غذاهای با فیبر محلول بالا مانند سیب، جو، چغندر، کلم بروکسل، هویج، اسفناج و انواع لوبیا می توانند به عنوان مواد تغلیظ کننده مورد استفاده قرار گیرند.
• در برخی افراد غذاهای نرم، چرخ شده یا پوره شده ممکن است بهتر از غذاهای جامد که نیاز به تجزیه بیشتری دارند تحمل شوند.
• اگر شیر موجب بروز علایم سندرم دامپینگ می شود از شیر بدون لاکتوز یا سایر محصولات لبنی مانند ماست، دوغ و پنیر استفاده شود تا از دریافت کافی کلسیم و ویتامین D اطمینان حاصل شود. بیشتر بیماران به خوبی به تغییرات رژیمی پاسخ داده و علایم برطرف می گردند. برای افرادی که به درمان تغدیه ای و رژیمی پاسخ نمی دهند دارو درمانی صورت می گیرد.
بیماران مبتلا به سندرم دامپینگ ممکن است کاهش وزن و سوء تغذیه ناشی از دریافت ناکافی، سوء جذب یا ترکیبی از هر دو را تجربه کنند. بنابراین توصیه می شود بیماران پس از انواع جراحی معده به منظور پیشگیری از بروز علایم این سندرم و یا کاهش آنها و بهبود وضعیت تغذیه و کیفیت زندگی با متخصص تغذیه خود مشاوره نمایند.
مریم ظریف یگانه
کارشناس ارشد تغذیه
روانشناسی سرطان معده
مسائل روانشناختی و درمان ها
معده عضوی از بدن است که سلامت جسمی مان تا حد زیادی به آن وابسته است. هر روز با شروع روز با بلع مواد غذایی متفاوت انرژی لازم برای فعالیت های روزانه خود را به دست می آوریم و عملکرد طبیعی و سالم معده نقش اساسی در سرزندگیمان دارد. چون معده اولین عضوی از دستگاه گوارش است که هضم جدی غذا از آن آغاز می شود، مشکلات معده به گونه ای می تواند نشان دهنده مشکل ما در هضم مسائل پیش آمده در زندگی و کاهش میل به سرزندگی باشد. دستگاه گوارش نسوج حساسی دارد که وقتی استرس ناشی از ناملایمات، زندگی ما را بر هم می زند، این قسمت از بدن با مشکلاتی چون سوزش، برگشت غذا به مری و ... تأثیر وقایع بیرونی و تحت تأثیر قرار گرفتن فرد را نشان می دهد. معمولاً افرادی که بیشتر مستعد استرس هستند، بیشتر از سایر افراد درگیر مشکلات معده می گردند و به همین دلیل شیوه های کاهش استرس در کاهش مشکلات این عضو حساس بدن می تواند کمک کننده باشد.
خشم نسبت به وقایع زندگی
بسیاری از بیمارانی که مبتلا به سرطان معده می شوند به طور خاص می توانند به واقعه ای اشاره کنند که هضمش برایشان غیر ممکن بوده است. واقعه ای غیر قابل بازگشت که مسیر زندگی آ نها را تغییر داده و سرزندگی و شادی را از زندگیشان برچیده است. اگر شما یا یکی از عزیزانتان درگیر سرطان معده هستید، حتماً با یک مشاور یا فردی قابل اعتماد در این مورد صحبت کنید. آنچه تا این حد شما را آزرده است، هر چقدر هم برایتان غیر قابل هضم باشد باز واقعه ای انسانی است که باید بتوانید بدون قضاوت به آن بنگرید و احساساتتان را در مورد آن بیان نمایید. خشم یا ترس خود را بیان کنید، بنویسید و سعی کنید هر چه بیشتر حال ناخوشایند خود در این مورد را کاهش دهید.
زخم التیام نیافته
همانطور که در بالا بیان شد، نسوج دستگاه گوارش بسیار حساس هستند. ما اغلب با شیوه خاص مقابله مان با شرایط زندگی، مسائل روانشناختیمان را به جسممان معطوف می کنیم. زخم های التیام نیافته از وقایع زندگی، اولین قسمتی از بدن را که تحت تأثیر قرار می دهند همین نسوج حساس دستگاه گوارش و خصوصاً معده است. التیام زخمها با شخصیت فرد مرتبط است.
افرادی که به اصطلاح حساس تر هستند بیشتر زخم می بینند و دیرتر التیام می یابند. پس کاهش حساسیت به وقایع یا کاهش تحت تأثیر قرار گرفتن از وقایع زندگی، می تواند به بهبودی روانشناختی زخم ها کمک کند. در فرهنگ ما گاهی افراد تشویق می شوند که “صبور” باشند. ولی اغلب ما در درک واقعی “صبر” اشتباه می کنیم. صبر به معنای زخم خوردن و دم برنیاوردن نیست. بلکه صبر حقیقی به معنای آسیب ندیدن و آرامش حقیقی است. اگر تاکنون زخم ها را درونی می کردید از این پس در مورد چیزی که شما را آزرده است صحبت کنید، حتی گریه کنید ولی در درون خود زخم ها را جمع نکنید. حتی زخم های قدیمی هم نیاز به التیام دارند. به زخم هایتان نگاه کنید. حتی اگر لازم است بازشان کنید و تیمارشان نمایید تا دردهایتان کاهش یابد.
کاهش استرس
راهکارهایی برای کاهش استرس پیدا کنید.
- اگر همواره عقاید سختگیران های داشته اید نگاه دوباره ای به باورهایتان بیندازید. تعصب و سختگیری در عقاید، منشأ بسیاری از استرس های ماست. با سهل گیری و آسان گرفتن می توانید حال بهتری را تجربه نمایید. هر باوری فقط باور شماست و با انتخاب خودتان می توانید از آن دست بکشید. باورهای سختگیرانه هضم مسائل پیش آمده را دشوار می سازد.
- از تکنیک های آرام کننده ذهن استفاده نمایید. همه ما همواره با خود فکر می کنیم. مشغله فکری یا نگرانی استرس را افزایش می دهد. ورزشهای سبک، تمرین آرامبخشی و انواع مراقبه، استخر، دوش گرفتن، آواز خواندن و انجام فعالیت های هنری یا هر فعالیتی که به آن علاقمندید نیز می تواند ذهنتان را آرام سازد.
- یکی از راهکارهای دیگر افزایش میزان پذیرش است. افزایش پذیرش برای وقایع زندگی نه تنها استرس را کاهش می دهد بلکه به خودی خود حال بهتری را برایتان به ارمغان می آورد. به جای اینکه برای همه مسائل به دنبال دلیل باشید فقط آ نها را بپذیرید. به جای خشمگین شدن یا مقاومت در مقابل وقایع، اجازه دهید وقایع عبور کنند و مانند شاخه های انعطاف پذیر درختان در مقابل این وقایع خم شوید. نگذارید وقایع شما را بشکنند فقط نگاهشان کنید و قبول کنید که زندگی مجموعه ای از وقایع مثبت و منفی است که هیچ قضاوتی پشت آنها نیست.
انتخاب زندگی
همانطور که در مورد سایر سرطانها هم بیان می شود، پذیرفتن این نکته که برای بهبودی باید مسئولیت درمان را خود بیمار برعهده بگیرد، حائز اهمیت است. پذیرش مسئولیت درمان به معنای درگیر شدن در فرآیند بهبودی، تلاش برای واقع بین بودن به جای بد بین بودن، یادگیری شیوه هایی که به فرد کمک می کند و روش هایی مفید است. این مسئولیت پذیری به گونه ای همانند انتخاب زندگی است.
بخشیدن خود و دیگران، افزایش انعطاف پذیری در افکار و باورها، التیام زخم های قدیمی و رها کردن آنچه گذشته است قسمتی از این انتخاب است.
بعد از درمان سرطان معده چگونه زندگی کنم؟
سهل گیر بودن را تمرین کنید. سهل گیری یک انتخاب است، شما هم اگر بخواهید می توانید. از باورهایتان شروع کنید. به تعصب های غیر منطقیتان نگاه دوباره ای بیندازید. سبک زندگیتان نیز شاید سختگیرانه باید. به برنامه هایی که تا امروز زندگیتان را تشکیل می دادند توجه کنید. اگر باورها یا سبک زندگیتان را تغییر دهید با کیفیت بالاتری می توانید بهبودی را تجربه کنید. تغییر نگرش ما به مسائل زندگی شرایط زندگی را تغییر می دهد. از دوستان و افراد خانواده ای که حمایت گر هستند کمک بگیرید.
مشکلات ارتباطیتان را حل کنید و دیدگا ههای آرامش بخش را مطالعه کنید. نگرانی در مورد اینکه چه خواهد شد، جلوی هیچ واقعه ای را نمی گیرد. فقط شما را از تجربه این لحظه زندگیتان باز می دارد. با کاهش استرسها و افزایش آرامش درونیتان، سلامت روانشناختی شما افزایش می یابد. پس از درمان سرطان، سعی کنید جنبه های خوشایند پیش از ابتلا به سرطان را بازگردانید و جنبه های غیر خوشایند را تغییر دهید.
دکتر ندا یارایی
مشاور و روانشناس
تغذیه و پیشگیری از سرطان معده
معده اندام کیسه مانندی است که بین مری و روده قرار گرفته و علاوه بر ذخیره غذا بخشی از عمل هضم را انجام می دهد. سرطان معده در واقع رشد خارج از برنامه سلولهای معده است.
سرطان معده چهارمین سرطان شایع در جهان بوده و رتبه دوم مرگهای ناشی از سرطان را به خود اختصاص داده است. اگرچه شیوع آن از میانه دهه هفتاد میلادی در کشورهای توسعه یافته در حال کاهش است، اما در کشورهای درحال توسعه هنوز از مشکلات عمده بهداشتی است به طوریکه دو سوم موارد سرطان معده در کشورهای درحال توسعه رخ می دهد.
سرطان معده، شایع ترین سرطان در مردان ایرانی و سومین سرطان شایع در زنان ایرانی به شمار می رود. در ایران سالیانه 3700 مورد سرطان معده تشخیص داده می شود که به معنی 10 / 5 نفر در هر 100 هزار نفر ایرانی است. بیشترین شیوع سرطان معده در کشورهای گزارش کننده شیوع سرطان در خاورمیانه متعلق به ایران بوده است. همچنین میزان مرگ ناشی از سرطان معده اولین علت مرگ ناشی از سرطان در هر دو جنس به شمار می آید. افزون براین، میانگین بقای پس از تشخیص در ایران، 42 / 5 ماه و میزان بقای پنج ساله آن % 25 است.
خطر بروز سرطان معده با افزایش سن بیشتر می شود اما بروز آن در جوانان به ویژه مردان جوان نیز دیده شده است. سرطان معده دارای پیش آگهی بدی است به علاوه تشخیص آن معمولاً در مراحل پیشرفته بیماری صورت می پذیرد، بنابراین پیشگیری اولیه بهترین راهکار کنترل این بیماری است. اگرچه بخش کوچکی از افراد به دلیل عوامل ژنتیکی به سرطان معده مبتلا می شوند اما عوامل محیطی و شیوه زندگی نقش مهمی در ابتلا به این سرطان بازی می کند. کاهش سرطان معده در کشورهای توسعه یافته و نیز در مهاجران به این کشورها حاکی از اثر شرایط محیطی در بروز آن است. مهمترین عوامل محیطی مورد بررسی در ایجاد این بیماری عفونت با میکروب "هلیکوباکتر پیلوری"
و عوامل تغدیه ای هستند.
آلودگی میکروبی به ویژه عفونت با هلیکوباکترپیلوری، عامل مهمی در ایجاد سرطان معده است. این باکتری در معده انسان زندگی می کند و از طریق بزاق و مدفوع منتقل می شود. شیوع آن در کشورهای توسعه یافته کمتر است و در کشورهای درحال توسعه از جمله ایران شیوع بالایی دارد. عفونت هلیکوباکتر پیلوری موجب کاهش دسترسی به ویتامین C م یشود
و ازطرف دیگر کمبود ویتامین C با شیوع بالاتر این باکتری همراه است. درمان عفونت این میکروب موجب بهبود ضایعات پیش سرطانی می شود. آلودگی با این میکروب ممکن است موجب ایجاد عوارض گوارشی مثل سوزش معده و حتی زخم معده شود اما در بسیاری از افراد مبتلا هیچ علامتی وجود ندارد. آزمایش خون م یتواند وجود این میکروب را در بدن مشخص کند.
در برخی از انواع سرطان های معده محل درگیری، شدت و پاسخ به درمان با میزان عفونت با هلیکوباکترپیلوری مرتبط است اما برخی دیگر از انواع سرطان های معده بدون عفونت با این باکتری ایجاد می شوند. تغذیه سالم نقش مهمی در پیشگیری از سرطان معده بازی می کند. رژیم غذایی سالم موجب افزایش ایمنی بدن در مقابل عفونتها ازجمله عفونت هلیکوباکتر می شود. علاوه بر این، برخی مواد غذایی به طور خاص موجب افزایش یا کاهش خطر سرطان معده می شوند. روشهای درست نگهداری و طبخ غذا نیز بر بروز این سرطان مؤثر است. تغییرات کوچک در شیوه زندگی ما می تواند تا میزان زیادی از خطر بروز بسیاری از بیماریها ازجمله سرطان معده بکاهد. در ادامه توصیه هایی برای کاهش خطر سرطان معده آمده است:
• مصرف نمک را کاهش دهید.
کاهش بروز سرطان معده در کشورهای پیشرفته احتمالاً به دلیل دسترسی به یخچال و فریزر و استفاده از انجماد برای نگهداری غذا به جای استفاده از روشهای سنتی به ویژه نمک سود کردن است. روشهای درست نگهداری غذاها موجب افزایش دسترسی به موادغذایی تازه به ویژه میوه ها و سبزی های تازه شده است. افزایش مصرف نمک به ویژه مصرف غذاهای شور و نمک سود شده، شورها و کنسروهای حاوی نمک ممکن است موجب ایجاد سرطان معده شوند. خطر مصرف نمک در کودکان به ویژه سالهای اولیه زندگی بیشتر است. بنابراین به غذای کمکی کودکان زیر دوسال نباید نمک اضافه کنید تا هم به غذاهای کم نمک عادت کنند و هم از خطر سرطان به دور باشند.
حداکثر نمک مجاز برای هر نفر در طول روز یک قاشق مرباخوری نمک است که شامل نمک اضافه شده در هنگام طبخ، نمک اضافه شده به غذاها در سر سفره و نمک مصرفی برای میوه ها است. اگر از شورها، کنسروها و غذاهای فرآوری شده با نمک استفاده می کنید باید آن ها را نیز در این سهم روزانه درنظر بگیرید. متوجه باشید که برخی سُسها به خصوص سُس گوجه فرنگی و برخی ادویه ها مثل رب گوجه فرنگی و ادویه های مخلوط هم نمک بالایی دارند. برچسب غذاها را ازنظر نمک موجود بررسی کنید و همیشه انواع کم نمک و بی نمک را انتخاب کنید.
• مصرف گوشت قرمز و گوش تهای فرآیند شده را کاهش دهید.
N- نیتروزآمین ها ترکیباتی هستند که سرطان زایی آ نها به ویژه درمورد سرطان معده ثابت شده است. N- نیتروزآمین ها در معده از غذاهای حاوی نیترات نیز ایجاد می شوند، بنابراین مصرف
غذاهای حاوی نیترات مثل گوشت های فرآیند شده، سوسیس و کالباس و آب و سایر غذاهای آلوده به نیترات، خطر این سرطان را افزایش می دهد. این ترکیبات از نیتریک اکسید موجود در بدن نیز ساخته می شوند، نیتریک اکسید در التهاب های مزمن در بدن افزایش می یابند. بنابراین شرایط ایجاد کننده التهاب مثل استرس ممکن است خطر سرطان را افزایش دهند و عوامل کاهنده التهاب مثل مصرف رژیم غذایی سالم به ویژه میوه و سبزیهای تازه می تواند مفید باشد.
همانطور که ذکر شد، گوشتهای فرآیند شده حاوی نمک و نیترات بالایی هستند که هر دو خطر سرطان معده را افزایش می دهند، علاوه بر این طبخ گوشت قرمز در دمای بالا موجب افزایش آمین های هتروسیکلیک و هیدروکربن های آروماتیک پل یکیستیک می شوند که احتمالا خطر سرطان را افزایش می دهند. هم ترکیب قرمز رنگ گوشت قرمز تشکیل ترکیبات N- نیتروز را افزایش می دهد و محتوای آهن آنها موجب افزایش استرس اکسیداتیو می شود.
توصیه می شود مصرف گوشت قرمز در افرادی که مایل به مصرف آن هستند به حداکثر 500 گرم گوشت پخته در هفته محدود شود، این مقدار حدودا معادل 700 - 750 گرم گوشت خام است. گوشت قرمز شامل گوشت گاو، گوسفند، گوساله، بز و گوشت های شکار می شود. دقت کنید که گوشت کاملاً پخته شود تا باکتریها و انگل های مضر آن از بین بروند اما از پخت زیاد اجتناب کنید، ادویه های مفید مثل زردچوبه، دارچین و موسیر را اضافه کنید و استفاده از سبزیهایی مثل پیاز را فراموش نکنید. این مواد در بدن به دفع مواد زاید کمک می کنند و موجب کاهش مصرف نمک نیز می شوند. روشهایی مثل بخارپز کردن، آب پز کردن، استفاده از گوشت در خورش ها و استفاده از ماکروویو، تولید این مواد را کاهش می دهد.
• از کباب کردن و دودی کردن غذاها خودداری کنید.
کبابی کردن و دودی کردن غذاها به ویژه گوشتها موجب افزایش آمین های هتروسیکلیک و هیدروکربن های آروماتیک پلی کیستیک میشوند و خطر سرطان معده را افزایش می دهند. دودی کردن گوشتها و ماهی معمولاً همراه با فرآیندهای دیگری از جمله اضافه کردن نمک است که باعث افزایش خطر می شوند. کباب کردن روی آتش مستقیم موجب افزایش این ترکیبات به ویژه درصورت تماس با دود می شود. بنابراین اگر قصد کباب کردن غذاها را دارید حرارت غیر مستقیم مثلاً با استفاده از تابه یا صفحات گریل بدهید. نکته دیگر چکیدن آب گوشت و چربی به داخل آتش و ایجاد دود ناشی از آن است که پس از تماس با گوشت میزان مواد مضر را افزایش می دهد. به منظور کاهش این دود بهتر است ازگوش تهای ک مچربی استفاده کنید و اگر از شعله مستقیم استفاده می کنید گوشت را در فویل بپیچید.
• میوه وسبزی بیشتری مصرف کنید.
سبزیجات موجب حفاظت در برابر انواع سرطانها به ویژه سرطان معده می شوند. این اثر با مصرف سبزیجات غیرنشاسته ای به ویژه انواع برگی سبز رنگ مشاهده شده است. سبزیجات غیرنشاسته ای منبع بسیاری از مواد مغذی ضد سرطان ازجمله فیبر رژیمی، کاروتینوئید، فولات، سلنیوم، گلوکوزینولات، د یتیول تینون، ایندو لها، آسکوربات، کومارین، کلروفیل، فلاونوئید، آلیل سولفید، فیتواستروژنها هستند. بسیاری از این مواد خاصیت آنتی اکسیدانی دارند که موجب محافظت در برابر عوامل آسیب رسان التهابی و اکسید کننده می شوند.
مصرف 50 گرم سبزیجات غیرنشاست های در روز موجب کاهش خطر سرطان معده حداقل به میزان 15 درصد می شود. مصرف سبزیجات نشاسته ای مثل کدوتنبل، ذرت و سیب زمینی هم برای سلامتی ما مفیدند اما تا حدی اثر چاق کنندگی دارند و اثرات ضد سرطانی آنها احتمالا کمتر از سبزیجات غیرنشاسته ای است.
مصرف میوه ها هم با کاهش خطر ابتلا به سرطان معده همراه است. میوه های تازه منبع غنی بسیاری از آنتی اکسیدان ها هستند. رنگ میوه ها نشانه وجود آنتی اکسیدان است که نوع آنتی اکسیدان بسته به رنگ متفاوت می باشد بنابراین مصرف میوه هایی با رنگ های متنوع موجب دریافت انواع مختلفی از مواد ضدسرطان می شود. مصرف حداقل 5 واحد از سبزیجات غیرنشاسته ای و میوه ها در روز ضروری است، اما مصرف سبزیجات نشاسته ای باید محدود باشد که بستگی به انرژی مورد نیاز هر فرد متفاوت است. هر واحد میوه و سبزی شامل یک لیوان سبزی خرد شده یا نصف لیوان سبزی پخته یا یک عدد میوه متوسط است.
• از سیر، پیاز و موسیر استفاده کنید.
مصرف خانواده سیر موجب کاهش خطر ابتلا به سرطان می شود که ممکن است به دلیل خاصیت ضد میکروبی آ نها باشد.
• حبوبات به ویژه سویا از خطر سرطان می کاهند.
حبوبات به ویژه سویا حاوی مواد مفید ضدسرطان به ویژه ایزوفلاون ها هستند که خاصیت ضد سرطانی دارند. ساپونین ماده دیگر موجود در سویاست که احتمالاً درمقابل سرطان محافظت ایجاد می کند. حبوبات منابع بسیار خوبی از پروتئین و بسیاری از ویتامین های گوشت ها هستند که می توانند تا حدی جایگزین گوشتهای قرمز به ویژه در افراد میانسال شوند.
• نیازی به مصرف مکمل ها نیست.
با کشف مواد مؤثر در موادغذایی به ویژه میوه ها و سبزیها در کاهش خطر سرطان معده فرضیه تأثیر مکمل آنها برای کاهش خطر سرطان مطرح شده است. از میان این مواد بتاکاروتن، ویتامین C و سلنیوم توجه ویژ های را در پیشگیری و درمان سرطان معده به خود جلب کرده است. با این وجود از آنجایی که بسیاری از مواد مفید موجود در غذاهای مفید مثل میو هها و سبزیها هنوز کشف نشده و مواد موجود در غذاها در ترکیب و میزانی که در غذاها هستند و در کنار سایر مواد برای ما مفیدند بهتر است از خود غذاها به جای مکمل ها استفاده کنیم.
فاطمه تورنگ
کارشناس ارشد علوم تغذیه